Menopauza Sreda, 16. April 2025.

Menopauzalna tranzicija (Perimenopauza) jeste progresivni endokrinološki proces koji ženu iz reproduktivnog perioda obeleženog cikličnim menstrualnim krvavljenjem vodi prema poslednjoj menstruaciji i konačnom prestanku funkcije jajnika.
Vremenski taj period obuhvata nekoliko godina pre nastanka poslednje menstruacije i završava se godinu dana nakon nje. Ova zbivanja očekivano počinju u 40-im godinama (mada u retkim slučajevima mogu početi već u kasnim 30-im pa čak i ranije) prosečno traju 4 do 8 godina, ali mogu varirati od nekoliko meseci do 10 godina.
Poslednja menstruacija u životu žene naziva se MENOPAUZA i dijagnostikuje se kada od poslednjeg krvarenja prođe godinu dana. Menopauza je rezultat potpunog iscrpljenja folikula i posledica je starenja jajnika, prosečno nastaje u životnoj dobi od 51 godine, (skandinavske zemlje i Japan prosečno 52-53 godine zbog drugačije ishrane manje prevalencije pušenja i genetskih faktora). lako se prosečni životni vek konstantno produžava, vreme nastanka menopauze se u poslednjem veku nije promenilo, pa mnogo autora smatra da je njena pojava genetski predodređena.
Starenje jajnika počinje još u fetalnom periodu (fetus u 20. nedelji starosti ima 6 -7 miliona folikula) i odražava se kroz kontinuirani pad broja folikula sve dok menopauzalni jajnik ne ostane bez njih (kraj reproduktivne sposobnosti nastaje kada broj folikula padne ispod 1000). Taj proces nije ravnomeran pa se tako u kasnim 30-im i ranim 40-im godinama brzina propadanja folikula ubrzava kada je broj propalih folikula oko 25 000 godišnje. Vreme nastanka menopauze je rezultat interakcije brojnih faktora od genetskih do eksternih, od kojih na mnoge možemo uticati.
GENETSKA PREDISPOZICIJA - Porodična istorija (može ukazati na vreme nastanka menopauze), kao i određeni geni (varijacije u genima poput BRSKI i ESR1 povezane su sa vremenom pojave menopauze).
PUŠENJE - Zene pušači ulaze u menopauzu oko 2 godine ranije zbog toksičnog efekta nikotina na jajnike. Pasivno pušenje takođe ima uticaj.
ISHRANA - povišen unos ugljenih hidrata ubrzava prosečno za godinu dana, a unos ribe, povrća i biljnih proteina usporava prosečno za 3 godine pojavu menopauze. Gojaznost (BMl>30) povezana je sa kasnijom pojavom zbog periferne konverzije androgena u estrogen u masnom tkivu.
FIZICKA AKTIVNOST - zbog održavanja hormonske ravnoteže i smanjenja stresa, odlaže vreme nastanka menopauze.
STRES - Hronični stres ubrzava gubitak folikula i smanjuje nivo estrogena.
Hemoterapija i radioterapija - Menstruacija se kod nekih žena po završetku terapije može vratiti, ali menopauza zbog oštećenja jajnika nastupa 2-5 godina ranije.
Histerektomija bez uklanjanja jajnika - ubrzava pojavu menopauze za 1 do 3 godine.
Autoimune bolesti (Lupus, reumatoidni artritis, Hashimotov tireoiditis) - povezani su sa ranom menopauzom.
REPRODUKTIVNA ISTORIJA - žene sa više trudnoća i dužim periodom dojenja imaju kasniju menopauzu zbog produže hormonske aktivnosti.
ETNIČKA PRIPADNOST - prosečna pojava menopauze kod latino i afroamerikanki iznosi 47-49 godina, a kod azijatkinja 52-53 godine.
SOCIOEKONOMSKI STATUS - žene u nerazvijenim zemljama ulaze u menopauzu 3 do 4 godine ranije nego žene iz razvijenih zemalja, prevashodno zbog lošije ishrane i izloženosti stresu.
IZLOŽENOST TOKSINIMA - industrijski zagađivači, pesticidi i drugi, mogu dovesti do ubrzanog gubitka jajnih ćelija.
Prema vremenu nastanka menopauza može biti prevremena ukoliko nastane pre 40 godine, rana ukoliko nastane pre navršene 45 godine života, očekivana (period od 45-55 godine) i kasna nakon 55 godine.
Patološko stanje prvi put opisano 1942. godine i karakterisano je trijasom kojeg čine izostanak menstruacije od 4 ili više meseci, povišen nivo FSH i deficit estrogena.
Ranije se smatralo da se PM pojavljuje kod 0.01% žena mladih od 20 godina, 0.1 % žena mladih od 30 godina, i u 1% žena mlađih od 40 godina. Novija ispitivanja pokazuju da se ovaj klinički entitet javlja mnogo češće (oko 4% žena). Po pitanju nomenklature, opšte prihvaćen naziv ovog stanja za sada ne postoji pa se osim naziva Prevremena menopauza, koriste i nazivi Primarna ovarijalna insuficijencija i Prevremena ovarijalna disfunkcija. U stručnoj literaturi trenutno se najviše koristi naziv Primarna ovarijalna insuficijencija (POI).
Treba istaći da PM ne znači da se radi o trajnom i nepovratnom gubitku menstruacije, jer je poznato da može doći do pojave intermitentnih menstrualnih ciklusa, pa i spontano začetih trudnoća u 5-1 0% pacijentkinja.
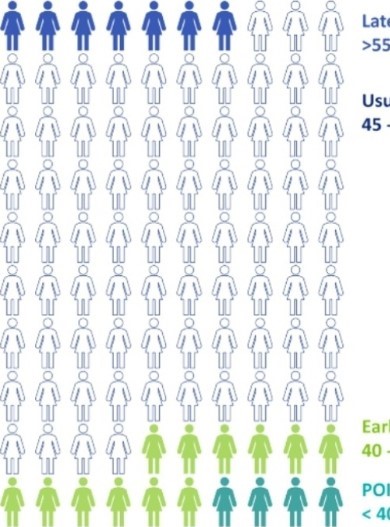
Na slici je prikazano prosečno vreme nastanka menopauze (45 -55 godine u zavisnosti od regiona) kao i procenat žena koji će ući u prevremenu menopauzu (4%), ranu menopauzu (12%) i kasnu menopauzu (7%)
Prevremena menopauza je multifaktorijalni poremećaj ovarijalne funkcije, za koji se u velikom broju slučajeva (50 do 90%) i nakon detaljnog ispitivanja ne može pronaći tačan uzrok (Idiopatska PM). Od poznatih uzroka u literaturi i medicinskoj praksi navode se:
GENETSKI UZROCI - Naslednost predstavlja jedan od najčešćih uzroka.
1. Hromozomske aberacije - Tarnerov sy, fragilni X sindrom, balansirane translokacije ili delecije.
2. Genetske mutacije - geni koji regulišu razvoj folikula, ili dovode do oštećenja receptora za FSH i LH.
AUTOIMUNI UZROCI - autoimuni ooforitis povezan sa pojavom antiovarijalnih ili antiadrenalnih antitela, ili udružen sa drugim autoimunim oboljenjima (M. Addisoni, autoimuni tireoiditis, SLE...).
IATROGENI UZROCI - radio i hemija terapija, (radioterapija štetnija od hemio), operativno uklanjanje jajnika ili operativne intervencije koje dovode do oštećenja vaskularizacije jajnika.
INFEKTIVNI UZROCI - mumps (zaušci).
TOKSINI - pušenje, razni pesticidi…
Simptomi kod PM mogu varirati kod različitih osoba. Kada je u pitanju menstruacija može doći do njenog izostanka (amenoreja) ili ona postaje retka (oligomenoreja).
Ako su u pitanju genetski razlozi, neke žene neće uopšte dobiti menstruaciju (primarna amenoreja) od subjektivnih smetnji, kao posledica nedostatka estrogena mogu se javiti valunzi, noćno znojenje, učestalo mokrenje, suvoća vagine, i bol tokom seksualnog odnosa. Nemogućnost zatrudnjivanja takođe je jedan od simptoma. lntenzitet i ozbiljnost simptoma variraju u zavisnosti od uzroka PM.
Prema ažuriranim smernicama ESHRE (Evropsko udruženje za reproduktivnu medicinu i embriologiju) iz 2024. godine, za dijagnozu PM ključne preporuke su:
Amenoreja/oligomenoreja - Dijagnoza zahteva prisutnost amenoreje ili oligomenoreje u trajanju od najmanje 4 meseca, kao osnovnog kliničkog parametra koji ukazuje na smanjenu funkciju jajnika.
Hormonska procena - Analiza FSH je Gold standard (vrednosti > 25 IU/L) jednokratno, ali se u slučaju dijagostičkih nejasnoća test može ponoviti za 4-6 sedmica, pri čemu test nije vezan za dan ciklusa (neki hormonski preparati uključujući oralne, injekcione, i dugodelujuće kontraceptive mogu dati smanjene vrednosti FSH, te ih treba isključiti pre uzimanja nalaza).
Ne preporučuje se rutinska analiza E2 za dijagnozu PM, iako niske vrednosti ukazuju na stanje hipoestrogenizma i dodatno u kombinaciji sa nalazom FSH potvrđuju dijagnozu.
Analiza AMH nije primarni dijagnostički test, zbog nedovoljne dokazne tačnosti. Može se koristiti ukoliko se testom FSH ne potvrđuje dijagnoza.
Transvaginalni UZ pregled može utvrditi smanjenje veličine jajnika i odsustvo antralnih folikula. Pored isključenja trudnoće, potrebno je isključiti i stanja koja mogu oponašati simptome PM, kao što je Hipotalamicna amenoreja (uzrokovana stresom ili poremećajem ishrane) ili Hiperprolaktinemije.
Hromosomske analize (kariotip) preporučiti svim pacijentkinjama koje imaju nejatrogeni tip PM. Genetski test za FMR 1 premutacije preporučiti svim pacijentkinjama sa nejatrogenim uzrokom PM.
Testovi za autoimuna oboljenja - Ne preporučuje se dijagnosticka biopsija jajnika. Preporučuje se Skrining 21 OH-Abs (marker autoimune adrenalin insuficijencije) kod PM nepoznatog uzroka. Ne preporučuje se Skrining na antiovarijalna AT. Ne preporučuje se rutinska pretraga T PO antitela, zbog visoke prevalence pozitivnih antitela u opštoj populaciji. Za procenu funkcije štitaste žlezde preporučuje analiza TSH. Ostale testove za autoimune bolesti raditi u zavisnosti od kliničkih nalaza i anamneze.
Kliničke manifestacije mogu biti brojne i često varijabilne, pa i nespecificne. Vazomotorni simptomi najčešće se manifestuju pojavom valunga (oko 75% pacijentkinja) koji su često izraženiji nego kod pacijentkinja sa prirodno nastalom menopauzom i znojenja kao posledice disfunkcije termoregulatornog centra u hipotalamusu.
Talasi vrućine počinju naglo najčešće u gornjem delu grudnog koša i glave, ponekad se šire I na čitavo telo, praćeni znojenjem, ponekad lupanjem srca i teskobom. Javljaju se više puta dnevno, više noću, I traju prosečno 2-4 minuta.
Nesanica (50%) je često prateći fenomen ovih zbivanja, ali je moguća i kao izolovan simptom.
Psihičke tegobe (70%) manifestuju se emotivnom labilnošću, promenama raspoloženja, razdražljivosti, straha od starenja. Ova vrsta promena često ima ''domino efekat'' koji dovodi do značajnog pada kvaliteta života i gubitka energije.
Kognitivne smetnje (30%) koje se ispoljavaju kao pad koncentracije, zaboravnost I oslabljeno pamćenje.
Estrogenski receptori nalaze se u vulvi, vagini, mokraćnoj cevi i trigonumu mokraćne bešike, gde podstiču proliferaciju epitela i kolagena, delujući na debljinu i elastičnost sluznice, održavaju njenu optimalnu vaskularizaciju i vlažnost, a ujedno utiču i na pH vagine štiteći je od infekcija.
Padom estrogena dolazi do urogenitalne atrofije, gde epitel spomenutih organa postaje tanji, mišići gube tonus, a vulva potkožno masno tkivo. Zidovi vagine postaju istanjeni, suvi i manje elastični. Vagina gubitkom svojih nabora skraćuje se i sužava, a povišenjem pH postaje podložnija infekcijama, ozledama i ulceracijama. Koža vulve postaje tanja, sjajnija, smanjenog je turgora i sklonija ozledama i upalama. Zbir ovih promena dovodi do osećaja suvoće vaginalne sluznice, iritacije, pečenja, svrbeža i dispareunije, što rezultira seksualnom disfunkcijom i smanjenjem libida u 50% slučajeva PM-e.
U donjem mokraćnom traktu takođe dolazi do smanjenja elastičnosti i vaskularizacije, i stanjenja sluznice, čime mokraća dolazi u bliži kontakt sa senzornim živcima. To izaziva smetnje poput učestalog, hitnog i bolnog mokrenja kao i stresnu inkontinenciju.
Zbog trajnih promena u hormonskom miljeu nastaju i dugoročne posledice u koje možemo ubrojati:
Kardiovaskularne bolesti - poremećen lipidni profil oličen u povišenim vrednostima LDL i smanjenju HDL, povećan rizik od ishemijskih bolesti srca, i hipertenzije.
Metabolički sindrom - zbog čega nastaje češća pojava abdominalne gojaznosti, insulinske rezistencije i dislipidemije, povećan rizik od moždanog udara.
Osteoporozu - nedostatak estrogena dovodi do pojačane resorpcije kosti i smanjene produkcije novog koštanog tkiva.
Neuro-kognitivne poremećaje - teškoće sa pamćenje i učenjem, povećan rizik od demencije i Alchajmerove bolesti, češća pojava depresije, često prijavljen 'brain fog" opisan kao magla u mozgu karakterisana pojavom konfuzije, zaboravnosti i nemogućnosti fokusiranja.
Promene na koži - smanjena produkcija kolagena i elastina, smanjena hidratacija kože, smanjena funkcija sebacealnih žlezda. Sve ove promene dovode do istanjenja i suvoće kože, pojave sitnih bora, hiper ili hipopigmentacije kože, svraba i peckanja.
Seksualnu disfunkciju - smanjenje i pad seksualne želje, dispareunija, osećaj gubitka ženstvenosti, svrab ili krvavljenje nakon seksualnog odnosa — neplodnost.
Rana terapijska intervencija ima veliki značaj, jer je kroz dosadašnje studije dokazano kako se na taj način smanjuje rizik od nastanka dugoročnih zdravstvenih posledica.
Međutim, većina tih studija sprovedena je na postmenopauzalnim ženama kod kojih je menopauza nastupila u očekivanoj životnoj dobi, i zato postoje brojna neodgovorena pitanja koja se odnose na vrstu, režim i put primene hormonske terapije kao i opis dugoročnih ishoda u populaciji žena s prevremenom menopauzom.
HORMONSKA SUPSTITUCIONA TERAPIJA (HST) JE OSNOV LEČENJA kod svih žena sa PM. Suština terapije jeste nadoknada nedostajućih ovarijalnih hormona, što je od najvećeg značaja za žene u reproduktivnoj dobi.
Terapija podrazumeva nadoknadu estrogena i progesterona, najčešće u cikličnom režimu jer se time u najvećoj meri imitira normalan menstrualni ciklus. Brojne studije su dokazale da se uzimanjem hormonske supstitucione terapije značajno smanjuje morbiditet i mortalitet povezan sa prevremenom menopauzom.
Odgovarajuće koncentracije estrogena ublažavaju rane menopauzalne simptome (naročito vazomotorne smetnje 80-90%) i time popravljaju kvalitet života, poboljšavaju simptome i znakove urogenitalne atrofije, deluju pozitivno na poremećaje raspoloženja, održavaju odgovarajuću gustoću kostiju, deluju neuroprotektivno i smanjuju rizike za kardiovaskularne bolesti.
Dodatak progesterona smanjiće rizik od hiperplazije i karcinoma endometrijuma, izazivajući redovno mesečno prelomno krvarenje (pacijentkinjama kojima je materica odstranjena nije potrebno davati progesteron).
Terapija treba da bude individualizovana u zavisnosti od pacijenta, njegovih simptoma, kliničke slike, potrebe za prevencijom. Dužina trajanja terapije je takođe individualna, ali preporuka je da se ona sprovodi do perioda prosečnog prirodnog nastanka menopauze (životna dob od 51 godine) i to u formulacijama i koncentracijama koje najbolje imitiraju normalan hormonski milje žena te dobi (vrednosti estradiola u serumu trebalo bi da iznose oko 100 pg/mL). U HST se mogu primeniti različite vrste estrogena: mikronizirani estradiol (1 7P-estradiol), etinilestradiol (sintetski estrogen), konjugirani konjski estrogeni (conjugated equine estrogens — CEE), estradiol valerat, estriol, estetrol i estron piperazin sulfat.
Lečenje estrogenima može biti sistemsko ili lokalno. Sistemski estrogeni se mogu primeniti oralno u obliku tableta ili transdermalno u obliku flastera ili gelova. U novije vreme na tržište se probijaju i subkutani implantati, nazalni sprejevi i injekcije estrogena.
Lokalna terapija estrogenima je transvaginalna u obliku vaginalnog prstena ili u obliku krema i pesara. Lokalni preparati uglavnom se upotrebljavaju za lečenje simptoma urogenitalne atrofije, (zajedno sa lubrikantima i drugim sredstvima za vlaženje vagine) i ne nose rizik od hiperplazije endometrija ako se koriste u terapijski dozama. Kod sistemske primene prednost se daje transdermalnim preparatima jer u svojim farmakokinetičkim svojstvima nemaju prvi prolaz kroz jetru, već idu direktno u cirkulaciju, a s nižim dozama postižu višu koncentraciju estradiola u plazmi (bližu normalnim premenopauzalnim vrednistima).
Brojne studije su napravljene na temu poređenja oralnih i transdermalnih preparata, ali na postmenopauzalnim ženama. Uvidelo se da oralni preparati imaju veću verovatnoću za nuspojave, poput venske tromboembolije (kod gojaznih žena ili onih s poremećajima zgrušavanja krvi taj rizik je 5 do 8 puta veći), dobitka na telesnoj težini, i povišenja nivoa jetrenih enzima ili renina (povišen rizik za hipertenziju).
Tipovi progestagena (gestagena) koji se koriste kao dodatak estrogenima u HST su derivati progesterona (mikronizirani progesteron, didrogesteron, medroksiprogesteron acetat - MPA , ciproteron acetat, medrogeston).
Derivati 19 nortestosterona (noretisteron acetat - NETA, levonorgestrel, megestrol acetat)
Derivati spironolaktona drospirenon) lako ne postoje istraživanja provedena na ženama s PM, na bazi onih sprovedenih na ženama u postmenopauzi uvidelo se da MPA ima najčvršće dokaze za potpunu indukciju sekrecijske faze endometrija, a takođe najsnažnije utiče na trigliceride, trombinske receptore i insulinsku rezistenciju i ima glukokortikoidno delovanje.
Sa druge strane, Didrogesteron i mikronizirani progesteron imaju značaj jer ne povećavaju rizik od raka dojke, a mikronizovani progesteron ujedno ima i povoljan učinak na kardiovaskularne rizike (prvenstveno povišenje HDC-a), dok NETA ima dodatno pozitivan učinak na talase vrućine i osteoporozu. Preparati koji se upotrebljavaju mogu biti oralni u obliku tableta, transdermalni u obliku krema ili flastera, vaginalni ili intrauterini u obliku uložaka.
HST se može uzimati putem dva režima: ciklični (sekvencijalni) i kontinuirani.
Kontinuirani režim - podrazumeva stalno uzimanje i estrogena i progesterona svakodnevno bez pauze. U ovom režimu nema cikličnog mesečnog krvavljenja, pa je zato podesan kao HST u postmenopauzi. U prvim mesecima može se pojaviti tačkasto krvarenje (spotting) koje obično posle par meseci prestaje.
Ciklicni režim - podrazumeva svakodnevno uzimanje estrogena, dok se progesteron (ili sintetski progestin) uzima ciklično, obično poslednjih 10-14 dana u ciklusu. Nakon prestanka uzimanja progesterona javlja se krvarenje (withdrawal bleeding) slično menstrualnom. Tipične doze estrogena za odraslu ženu iznose 1 00 pg/dan transdermalnog estradiola ili 1-2 mg/dan mikroniziranog estradiola oralno, odnosno 0.625-1.25 mg/dan CEE oralno. Uobičajene formulacije dodanog progesterona iznose 1 0 mg/dan MPA oralno 12 dana mesečno, odnosno 200 mg/dan mikroniziranog progesterona oralno ili vaginalno 10 do 12 dana mesečno (preporuka uzimanje uveče zbog moguće nuspojave pospanosti tokom dana), ili NETA 5-1 0 mg tokom poslednjih 10-14 dana (može imati blagi androgeni efekat, oprez kod pacijentkinja sa istorijom tromboze ili drugim rizikom od kardiovaskularnih bolesti), didrogesteron 20 mg dnevno. Poslednjih 10-14 dana (nema androgenih efekata, pogodan za žene sa rizikom od tromboze ili sa nepovoljnim lipidnim profilom).
Kada je u pitanju upotreba androgena u eventualnoj terapiji, ne postoje čvrste smernice po pitanju njihove primene. Naime, trenutno još nema čvrstih dokaza koji bi potvrdili povoljno delovanje testosterona na koštanu gustoću, kardiovaskularne rizike (lipidni profil, gojaznost), neurokognitivne funkcije (pažnja, pamćenje), libido kao i sveukupni kvalitet života. Ipak, podržava se upotreba testosterona kod postmenopauzalnih žena s hipoaktivnim poremećajem štitne želje.
Dnevni unos kalcijuma trebao bi biti 1000-1500 mg bilo hranom ili dodacima ishrani, dok se za vitamin D3 preporučuje unos od 800-1000 IU dnevno ako se osobe ne izlažu dovoljno suncu, kako bi se nivo serumskog 25-hidroksivitamina D održavala iznad 30 ng/mL.
Pacijentima se preporučuje PRESTANAK PUŠENJA I ADEKVATNA FIZIČKA AKTIVNOST (hodanje, trčanje, vožnja biciklom u trajanju od 30 do 45 min dnevno) koja ima za cilj očuvanje koštane mase, smanjenje kardiovaskularnih rizika, kontrolu telesne težine i poboljšanje mentalnog zdravlja.
Zbog ozbiljnih i potencijalno dalekosežnih posledica izazvanih hormonskim disbalansom, potrebni su redovni kontrolni pregledi.
Praćenje kardiovaskularnog zdravlja - redovno merenje krvnog pritiska, kontrola lipidnog profila jednom godišnje (uključujući holesterol i trigliceride). Preporučuje se godišnji kardiološki pregled za procenu rizika od srčanih bolesti, posebno kod žena s porodičnom anamnezom kardiovaskularnih oboljenja.
Praćenje kostanog zdravlja - densitometrija kostiju (DEXA sken) treba obaviti pri postavljanju dijagnoze, a zatim svake 2-3 godine, u zavisnosti od rizičnih faktora. Suplementacija kalcijumom i vitaminom D obavezna je za održavanje koštanog zdravlja.
Kontrola efekata hormonske terapije - (rizici i benefiti) jednom godišnje. Sa kontrolom nivoa FSH i estradiola (radi prilagođavanja HST).
Kontrola bubrežnih funkcije i funkcije jetre jednom godišnje
Kontrola funkcije štitaste žlezde - u vreme postavljanja dijagnoze, i potom za 5 godina.
Skrining na diabetes mellitus godišnje
Kontrola nivoa vitamina D godišnje
2. Kako se postavlja dijagnoza PM?
Dijagnoza se postavlja na osnovu podataka dobijenih anamnezom (izostanak menstruacije 4 ili više meseci, pojavom simptoma kao što su talasi vrućine i znojenja, nesanica, promene raspoloženja, suvoća vagine), kao I nalazima određenih hormona pre svega FSH ili Estradiola.
3. Da li postoji mogućnost pojave trudnoće?
Da, pojava trudnoće je moguća ali retka. Neke studije pokazuju da oko 5%-10% može imati povremene, retke ovulacije.
4. Da li je prevremena menopauza nasledna?
Ukoliko se radi o nejatrogenom uzroku prevremene menopauze, onda postoji mogućnost nasleđivanja. Ukoliko se utvrde genetski razlozi za nastanak PM onda je genetsko savetovanje i ispitivanje potrebno da bi se procenio stepen rizika za ženske rođake. Ne postoji način da se predvidi ili spreči pojava nejatrogenih uzroka PM.
5. Mogu li se menstrualni ciklusi ponovo uspostaviti nakon Radio ili Hemio terapije?
Da u nekim slučajevima se jajnici mogu oporaviti i uspostaviti ponovne menstrualne cikluse, ali to zavisi od vrste i doze radio odnosno hemio terapije, kao I od starosne dobi pacijenta.
6. Da li stres može dovesti do pojave ili uticati na pojavu PM?
Ne. nema dokaza da stres može na bilo koji način uticati na pojavu PM.
7. Kakve su mogućnosti da ostvarim željenu trudnoću?
Spontana trudnoća nije nemoguća, ali je veoma retka, obzirom da samo 5-10 % žena može imati reke povremene ovulacije. Najrealnija opcija je trudnoća ostvarena donorskom jajnom ćelijom. Kod pacijentkinja sa PM zbog radio ili hemioterapije moguća je oplodnja sopstvenom jajnom ćelijom (lVF), ukoliko je pre terapije urađena krioprezervacija jajnih ćelija ili tkiva jajnika.
8. Koliko dugo treba da koristim hormonske supstitucionu terapiju i čemu ona služi?
HST treba uzimati do vremena kada nastaje fiziološka menopauza, a to je u proseku životna dob od 51 godine. HST je osnov terapije. Njenom upotrebom se otklanjaju ili smanjuju brojne subjektivne tegobe, kao što su talasi vrućine i znojenja, nesanica, promene raspoloženja, vaginalne i urinarne smetnje, znaci seksualne disfunkcije, a takođe se vrši prevencija kardiovaskularnih bolesti i osteoporoze.
9. Da li se preporučuje upotreba bioidentičnih hormona u terapiji PM?
Trenutni stav medicinske zajednice o terapiji prevremene insuficijencije jajnika (POI) bioidentičnim hormonima je oprezan i uglavnom nije preporučena kao prva linija lečenja. Postoji nekoliko razloga za to:
Šta su bioidentični hormoni?
Bioidentični hormoni su hormoni koji imaju istu hemijsku strukturu kao hormoni koje proizvodi ljudsko telo. Pristalice bioidentičnih hormona tvrde da su oni ”prirodniji” i stoga sigurniji i efikasniji od tradicionalnih hormonskih terapija. Međutim, važno je razumeti sledeće:
Nisu svi bioidentični hormoni odobreni od strane regulatornih tela. Mnogi bioidentični hormoni se proizvode u ”složenim apotekama” (compounding pharmacies) i nisu prošli rigorozne testove efikasnosti i sigurnosti kao što su to učinili standardni farmaceutski proizvodi.
Prirodno ne znači automatski sigurno - čak i ako je hormon hemijski identičan onom koji proizvodi telo, to ne znači da je automatski siguran ili efikasan u svim dozama i za sve pacijente.
*Nedostatak standardizacije - Doze bioidentičnih hormona koje se proizvode u složenim apotekama mogu varirati od serije do serije, što otežava kontrolu nad terapijom i osiguravanje doslednih rezultata.
Stav medicinske zajednice
Glavne profesionalne organizacije, kao što su Severnoameričko društvo za menopauzu (NAMS) i druge endokrinološke organizacije, izražavaju oprezan stav prema bioidentičnim hormonima za POI iz sledećih razloga:
1. Nedostatak dokaza o superiornosti - Ne postoje uverljivi naučni dokazi da su bioidentični hormoni superiorniji od tradicionalnih hormonskih terapija u smislu efikasnosti, sigurnosti ili tolerancije.
2. Nedostatak regulative i standardizacije - u proizvodnji bioidentičnih hormona od strane složenih apoteka izaziva zabrinutost u vezi sa kvalitetom, doziranjem i sigurnošću proizvoda.
3. Potencijalni rizici - Kao i kod svih hormonskih terapija, postoje potencijalni rizici povezani sa upotrebom bioidentičnih hormona, uključujući rizik od tromboze, moždanog udara i raka dojke. Ovi rizici nisu detaljno istraženi kod bioidentičnih hormona.